
Crigler-Najjar Syndrome: Salah Satu Penyebab Ikterus pada Neonatus

dr. Afiah Salsabila
15 Jan 2025

Ditulis oleh

dr. Afiah Salsabila
22 Sep 2025
Topik: Neonatal Jaundice, Bayi Kuning, Ilmiah
Latar Belakang
Ikterus neonatorum adalah perubahan warna kuning pada kulit dan sklera akibat peningkatan kadar bilirubin dalam darah neonatus. Kondisi ini merupakan fenomena klinis yang sangat sering ditemukan, dengan insidens mencapai 60% pada bayi cukup bulan dan 80% pada bayi prematur. Sebagian besar merupakan proses fisiologis, tetapi sekitar 3–5% kasus disebabkan oleh etiologi patologis yang berisiko menimbulkan komplikasi serius seperti ensefalopati bilirubin akut hingga kernikterus, suatu kondisi neurologis permanen yang dapat menyebabkan cerebral palsy, gangguan pendengaran, dan disabilitas kognitif. Deteksi dini dan tatalaksana tepat sangat penting untuk mencegah komplikasi tersebut. (1–3)
Etiologi, Faktor Risiko, dan Patogenesis
Secara umum, hiperbilirubinemia pada neonatus dapat dibagi menjadi fisiologis dan patologis. Hiperbilirubinemia fisiologis terjadi akibat kombinasi peningkatan katabolisme hemoglobin janin dan imaturitas hati dalam proses konjugasi bilirubin. Sementara itu, penyebab patologis mencakup inkompatibilitas golongan darah (ABO dan Rh), defisiensi enzim (misalnya defisiensi G6PD), infeksi, trauma lahir, kelainan genetik (Crigler-Najjar, Gilbert’s syndrome), serta kondisi yang memengaruhi proses menyusui seperti intake suboptimal pada bayi yang mendapat ASI eksklusif. (1–3)
Faktor risiko utama yang meningkatkan kemungkinan hiperbilirubinemia signifikan antara lain usia gestasi <38 minggu, ikterus dini pada 24 jam pertama kehidupan, riwayat saudara kandung dengan terapi fototerapi atau transfusi tukar, inkompatibilitas darah ibu-anak, sefalhematoma, ras Asia Timur, dan defisiensi G6PD. (2,3)
Patogenesis hiperbilirubinemia terkait ketidakseimbangan antara produksi dan eliminasi bilirubin. Produksi bilirubin meningkat akibat hemolisis atau perdarahan, sementara eliminasi berkurang karena keterbatasan kapasitas konjugasi hati neonatal. Akibatnya, bilirubin indirek yang lipofilik menumpuk, menembus sawar darah otak, dan menimbulkan neurotoksisitas. Risiko meningkat bila terdapat hipoalbuminemia, sepsis, atau asidosis. (2)
Komplikasi hiperbilirubinemia beragam, mulai dari ensefalopati bilirubin akut yang ditandai letargi, hipotonia, hingga kejang, sampai kernikterus kronik yang bersifat ireversibel. Di Indonesia, insidens kernikterus relatif rendah, namun keterlambatan diagnosis atau keterbatasan fasilitas tetap dapat meningkatkan risiko kejadian. (3)
Diagnosis Klinis
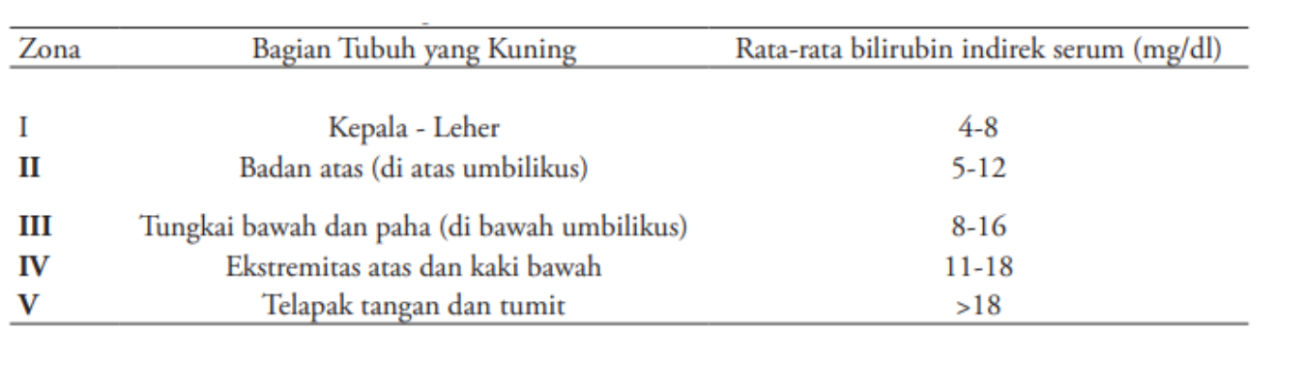
Diagnosis ikterus neonatorum pada tahap awal dapat ditegakkan melalui pemeriksaan klinis sederhana. Secara visual, ikterus dapat dikenali dengan menekan kulit pada dahi, sternum, atau ekstremitas untuk melihat warna jaringan subkutan. Perjalanan ikterus biasanya dimulai dari kepala lalu menyebar ke badan dan ekstremitas (cephalocaudal progression). Metode Kramer dapat digunakan untuk memperkirakan kadar bilirubin berdasarkan distribusi ikterus, yang dibagi dalam 5 zona tubuh, seperti yang dapat dilihat pada Gambar 1. Perkiraan rerata jumlah bilirubin menurut penilaian Kramer dapat dilihat di Tabel 1. Walaupun pemeriksaan visual penting, akurasinya terbatas, terutama pada neonatus dengan kulit berpigmen lebih gelap atau dalam kondisi pencahayaan tidak memadai. Oleh karena itu, pemeriksaan visual harus selalu dikonfirmasi dengan pengukuran kadar bilirubin. (2,3)
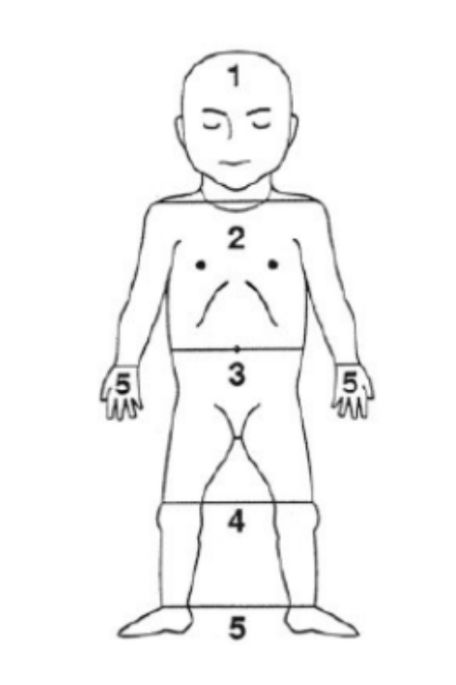
Gambar 1. Penilaian Ikterus Menggunakan Metode Kramer (3)
Tabel 1. Perkiraan Rerata Bilirubin Indirek Berdasarkan Zona Kramer (3)
Pemeriksaan Penunjang
Pemeriksaan laboratorium bilirubin total serum (Total Serum Bilirubin/TSB) tetap menjadi baku emas dalam menilai derajat hiperbilirubinemia, biasanya dilakukan dengan metode diazo atau spektrofotometri. Selain itu, bilirubin transkutan (TcB) merupakan alternatif non-invasif yang akurat pada kadar <15 mg/dL, meskipun nilainya dapat dipengaruhi oleh terapi fototerapi atau paparan sinar matahari. Di Indonesia, metode Bilistick telah dikembangkan sebagai alat point-of-care yang cepat, sederhana, dan membutuhkan sampel darah minimal, sehingga dapat menjadi solusi di daerah dengan keterbatasan fasilitas laboratorium. Selain kadar bilirubin, pemeriksaan tambahan seperti golongan darah ibu dan bayi, uji Coombs (direct antiglobulin test), kadar hemoglobin, albumin, dan evaluasi fungsi hati dapat membantu menyingkirkan etiologi patologis, khususnya bila diduga hemolisis atau gangguan konjugasi hepatik. (1–3)
Tatalaksana Non-invasif dan Fototerapi
Fototerapi adalah terapi utama untuk hiperbilirubinemia. Spektrum cahaya biru dengan panjang gelombang 460–490 nm digunakan untuk mengubah bilirubin indirek menjadi isomer larut air yang dapat diekskresikan tanpa konjugasi hepatik. Terapi fototerapi intensif, terutama dengan LED modern, terbukti menurunkan kadar bilirubin lebih cepat dan mengurangi kebutuhan transfusi tukar. (2,3)
Di fasilitas dengan sumber daya terbatas, inovasi seperti penggunaan Bilistick untuk pemeriksaan bilirubin minimal invasif dan pemanfaatan cahaya matahari dengan filter telah diteliti sebagai alternatif untuk kasus ringan, walau belum menjadi standar global. (3)
Indikasi fototerapi ditentukan oleh kadar TSB berdasarkan ambang batas yang dapat dilihat pada Gambar 2 dan Gambar 3. Gambar 2 Menunjukkan ambang batas fototerapi pada bayi tanpa faktor risiko peningkatan neurotoksisitas pada hiperbilirubinemia (usia gestasi <38 minggu, albumin <3,0 g/dL, penyakit hemolitik isoimun, defisiensi G6PD, penyakit hemolitik lain, sepsis, instabilitas klinis signifikan dalam waktu 24 jam terakhir), sementara itu Gambar 3 menujukkan ambang batas TSB pada bayi dengan faktor-faktor risiko tersebut.
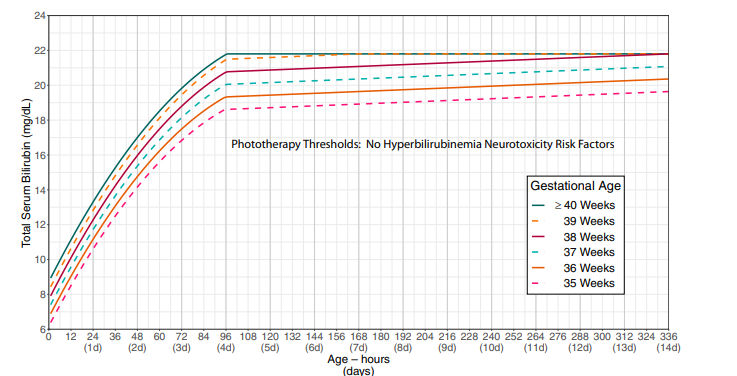
Gambar 2. Ambang batas fototerapi pada bayi tanpa faktor risiko neurotoksisitas akibat hiperbilirubinemia selain usia gestasi (2)
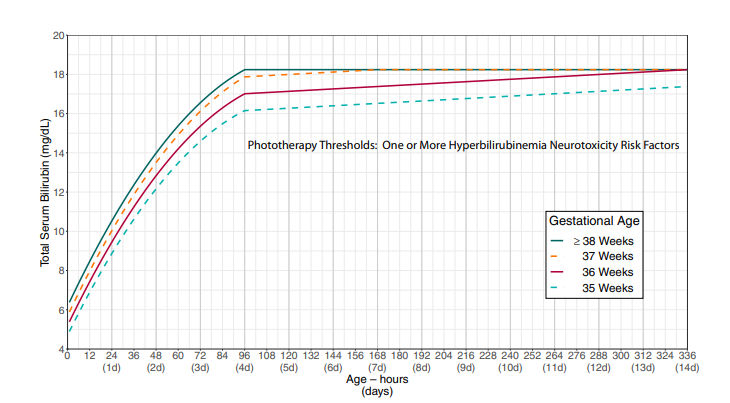
Gambar 3. Ambang batas fototerapi pada bayi dengan faktor risiko neurotoksisitas akibat hiperbilirubinemia (2)
Transfusi Tukar
Apabila kadar bilirubin mendekati atau melebihi ambang transfusi tukar (Lihat Gambar 4 dan Gambar 5), pasien harus segera dirujuk ke fasilitas dengan NICU. Transfusi tukar dilakukan dengan menggunakan darah donor yang telah dicocokkan, bertujuan mengganti darah neonatus yang mengandung bilirubin tinggi dengan darah segar. Prosedur ini mengurangi kadar bilirubin sekaligus memperbaiki anemia hemolitik bila ada. Tindakan ini kini semakin jarang dikerjakan di Indonesia karena keberhasilan deteksi dini dan penggunaan fototerapi yang luas. (1–3)
Sebelum transfusi tukar, pemeriksaan lengkap harus dilakukan termasuk golongan darah, hitung darah lengkap, kadar albumin, dan kimia darah untuk mempersiapkan tindakan. Selama prosedur, pemantauan ketat dilakukan untuk mencegah komplikasi seperti hipokalsemia, aritmia, dan infeksi. Pasca transfusi tukar, pasien memerlukan monitoring intensif kadar bilirubin karena risiko rebound serta pemantauan tanda vital, keseimbangan cairan, dan status neurologis. (2)
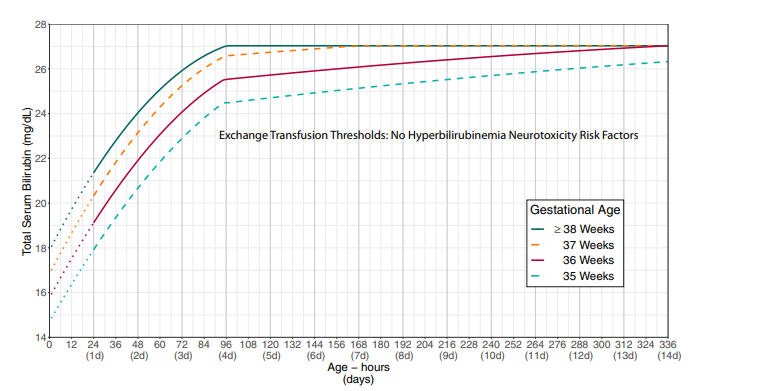
Gambar 4. Ambang batas transfusi tukar pada bayi tanpa faktor risiko neurotoksisitas akibat hiperbilirubinemia selain usia gestasi (2)
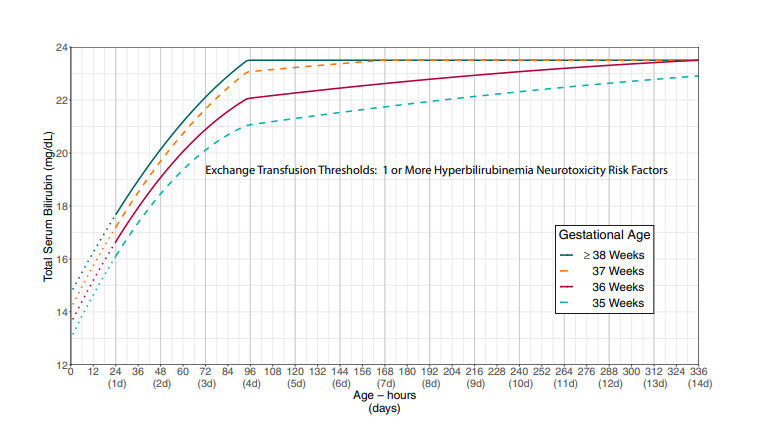
Gambar 5. Ambang batas transfusi tukar pada bayi dengan faktor risiko neurotoksisitas akibat hiperbilirubinemia selain usia gestasi (2)
Dukungan Menyusui
Optimalisasi menyusui merupakan langkah penting dalam pencegahan hiperbilirubinemia. Bayi sebaiknya mendapat ASI segera setelah lahir, dengan frekuensi minimal 8 kali per hari. Suplementasi hanya dipertimbangkan bila terdapat tanda intake suboptimal atau bayi menunjukkan penurunan berat badan berlebih. (2)
Kesimpulan
Ikterus neonatorum adalah kondisi umum pada neonatus yang umumnya fisiologis, namun pada sebagian kasus dapat berkembang menjadi hiperbilirubinemia patologis dengan risiko komplikasi neurologis berat. Identifikasi dini faktor risiko, pemantauan kadar bilirubin, serta penatalaksanaan sesuai algoritma menjadi kunci pencegahan kernikterus. Fototerapi tetap menjadi pilar terapi, dengan transfusi tukar sebagai intervensi penyelamat pada kasus berat. Dukungan terhadap pemberian ASI dan implementasi teknologi diagnostik sederhana seperti Bilistick dapat membantu meningkatkan deteksi dini di negara berkembang seperti Indonesia. Dengan sistem terintegrasi antara fasilitas kesehatan primer hingga rujukan, diharapkan angka morbiditas dan mortalitas terkait hiperbilirubinemia neonatus dapat terus ditekan.
Referensi